Ripercussioni e complicanze
Non importa che sia conseguente a infortunio o malattia: una para o tetraplegia comporta notevoli problemi di salute e può addirittura rappresentare una minaccia per la vita.
Le ripercussioni di una para o tetraplegia sulla sfera sociale di un individuo non dipendono necessariamente dalla gravità della lesione, ma piuttosto ricoprono un ruolo determinante vari fattori socio-ambientali e in particolare la possibilità di accedere a un servizio di assistenza medico-sanitaria adeguato. Infatti, se trattata correttamente, una lesione midollare non deve né per forza avere esito letale, né impedire a un individuo di esercitare una professione, di avere una famiglia o di condurre una vita coronata dal successo.
Ma per garantire tutto ciò e per prevenire eventuali complicazioni è importante considerare tre punti:
1 Assistenza adeguata prima del ricovero ospedaliero e prime cure in ospedale
Se il primo soccorso non avviene a regola d’arte, una lesione midollare può avere esito letale. Inoltre può compromettere le possibilità di futura ripresa funzionale e indipendenza.
2 Assistenza medica post-acuta e servizi di riabilitazione
Durante la riabilitazione è fondamentale garantire che i pazienti raggiungano e sfruttino al massimo le abilità residue che il corpo ancora offre, ad esempio utilizzando una funzionalità della mano, in modo da permettere loro di vivere una vita più indipendente possibile, di andare a scuola, studiare, svolgere una formazione o un’attività lavorativa. A tal proposito, ricoprono un ruolo essenziale dei mezzi ausiliari adeguati. Così ad esempio è importante che una persona paralizzata riceva una carrozzina adattata alle sue esigenze personali. Se mancano l’accesso alla riabilitazione e ad ausili di sostegno, vi è poca speranza di poter partecipare alla vita sociale.
3 Mantenimento dell’assistenza medico-sanitaria dopo la riabilitazione
Una volta ripresa la vita quotidiana, è essenziale garantire che una persona mielolesa possa prevenire o sopravvivere una complicanza emergente, ad esempio un’infezione delle vie urinarie, una lesione (o piaga) da decubito o una ferita dovuta a sovraccarico. Se una persona para o tetraplegica viene totalmente o parzialmente privata dell’accesso all’assistenza medica di base, le probabilità che muoia precocemente sono più elevate.
Sono necessari trattamenti personalizzati
Il livello della paralisi (livello della lesione) determina quali parti del corpo e quali organi sono interessati dalla paralisi. Inoltre, come tutti, anche le persone para o tetraplegiche possono incorrere in tutte le altre malattie comuni.
Le peculiarità della persona mielolesa devono perciò sempre essere prese in considerazione per quanto riguarda la diagnostica, il trattamento e le cure post-ospedaliere.
Esempi
- Se una persona mielolesa si lacera un muscolo della spalla, probabilmente sarà necessario un intervento chirurgico, poiché durante gli spostamenti in carrozzina la spalla è soggetta a una sollecitazione maggiore e quindi avere delle spalle funzionanti è un criterio fondamentale per la mobilità di chi si sposta in sedia a rotelle.
- Nel trattamento post-chirurgico una persona mielolesa dipende, in praticamente tutti gli ambiti della vita quotidiana, dall’aiuto del personale infermieristico esperto in materia di paraplegia. Ciò significa non solo occuparsi provvisoriamente dello svuotamento vescicale o dell’evacuazione delle feci, bensì anche garantire un posizionamento notturno che tenga conto delle delicate condizioni cutanee, volto a prevenire insorgenza di lesioni da pressione.
Non sono poche le persone con una lesione midollare che si ricoverano in un centro per paraplegici solo dopo la comparsa di danni tardivi insorti durante la degenza in un ospedale non specializzato. In un centro per paraplegici, tra i quali rientra anche il Centro svizzero per paraplegici, i pazienti possono avvalersi di un ampio ventaglio di terapie sotto un unico tetto. Qui trovano delle équipe che abbracciano varie discipline, composta da diversi medici specialisti nonché da terapisti e infermieri esperti nel campo della lesione midollare.
Le complesse ripercussioni di una lesione midollare
Alla base di una lesione midollare vi è un danno a carico del sistema nervoso, il quale impedisce la trasmissione degli impulsi sensitivi e motori da e verso il cervello al di sotto del livello della ferita (lesione).
Gli effetti della lesione midollare sulle funzionalità dipendono dai seguenti punti:
- Altezza della lesione (paraplegia o tetraplegia)
- Gravità della lesione (paralisi completa o incompleta)
- Qualità dell’assistenza medico-sanitaria disponibile
Gli effetti di una lesione midollare non si limitano solo al movimento delle braccia e delle gambe, bensì riguardano anche:
- le funzioni della vescica e dell’intestino;
- la funzione di organi, polmoni, cuore ecc.;
- la funzione sessuale e
- i sensi, ad esempio la percezione del calore e del freddo.
Gestione della funzione vescicale
I deficit del sistema nervoso autonomo danneggiato dalla lesione al midollo spinale interessano soprattutto anche la vescica e l’intestino. Spesso le persone para e tetraplegiche non percepiscono più lo stimolo alla minzione o alla defecazione, anche quando la vescica o intestino sono molto pieni. Una delle conseguenze più gravi della lesione midollare è quindi la perdita delle funzioni della vescica e dell’intestino.
Se la vescica non viene svuotata con regolarità, prima o poi subentrano delle complicazioni, quali ad esempio:
- infezioni delle vie urinarie;
- incontinenza;
- costipazione;
- calcoli nei reni e nelle vie urinarie o
- insufficienza renale.
Dall’esordio della para o tetraplegia, le tematiche dell’evacuazione dell’urina e delle feci (gestione della funzione vescicale e intestinale) diventeranno dunque una preoccupazione quotidiana delle persone appena infortunate.
All’inizio i pazienti svuotano la vescica con l’aiuto del personale infermieristico, ma nel limite del possibile è importante che imparino a eseguire l’autocateterismo.
Come si svuota la vescica?
Quando si ha una lesione del midollo spinale, il metodo di svuotamento della vescica dipende dal tipo di paralisi vescicale (ovvero se è spastica o flaccida; si veda più in basso). Esistono vari ausili:
- catetere esterno maschile (urocondom);
- catetere vescicale o
- stimolatore vescicale.
Anche le persone con una tetraplegia bassa hanno questa possibilità.
Quante volte bisogna svuotare la vescica?
All’inizio l’autocateterismo viene effettuato ad intervalli di 3 – 4 ore, anche di notte. La durata degli intervalli dipende dal riempimento della vescica. Attenzione: nella vescica non dovrebbero mai esserci più di 500 ml di urina, altrimenti la vescica potrebbe dilatarsi eccessivamente. Osservando e adattando la propria assunzione di liquidi è possibile adeguare individualmente gli intervalli tra i cateterismi e di solito si riesce ad ottenere una pausa più lunga di notte.
La funzione vescicale normale

Ecco come funziona lo svuotamento vescicale.
Nelle persone senza lesione midollare, quando la vescica è vuota e durante fase di riempimento, il muscolo della vescica (detrusore) è rilassato, mentre lo sfintere è contratto e quindi la vescica è chiusa. I nervi della parete vescicale registrano la dilatazione della vescica e inviano un messaggio al cervello quando la vescica è piena. Per lo svuotamento lo sfintere vescicale viene volontariamente rilassato, aprendo la via verso l’uretra.
Nelle persone para e tetraplegiche, a seconda della lesione subìta, si sviluppa una vescica spastica o flaccida.
Paralisi vescicale spastica
L’informazione sullo stato di riempimento della vescica viene registrata dai recettori di dilatazione sulla sua parete. Questi ultimi trasmettono l’informazione che la vescica è piena attraverso i nervi vescicali (nervi sacrali S2 – S4) fino al midollo spinale. Il punto d’entrata di questi nervi è situato al di sotto della dodicesima vertebra toracica ed è denominato centro della minzione. Se dal centro della minzione l’informazione non arriva fino al cervello, il cervello a sua volta non vi può inviare alcuna risposta. Di conseguenza:
- l’informazione di «vescica piena» viene direttamente inoltrata alla muscolatura vescicale come comando ad urinare. Si tratta del cosiddetto arco riflesso: ad uno stimolo segue subito un’attività muscolare. Quindi la vescica si svuota ogni volta che i recettori di dilatazione sono stimolati a sufficienza per inviare il segnale. La sensibilità alla dilatazione tuttavia varia in continuazione, per cui l’arco riflesso talvolta si attiva quando la vescica contiene quantità di urina anche molto diverse. Pertanto non esiste più un volume di riempimento affidabile che faccia partire lo stimolo.
Inoltre, anche se la muscolatura della vescica viene stimolata per via del riflesso alla minzione, il muscolo sfinterico non si rilassa contemporaneamente. Risultato:
- la vescica e lo sfintere non agiscono in modo coordinato ma si ostacolano a vicenda, ad es. la vescica si contrae, ma lo sfintere non si rilassa, impedendo la fuoriuscita dell’urina. Ne può conseguire un’elevata pressione all’interno della vescica, che a sua volta può provocare incontinenza e nel lungo termine anche un danneggiamento dei reni causato dal reflusso.
Paralisi vescicale flaccida
In caso di lesione midollare sotto la dodicesima vertebra toracica, in genere si osserva una paralisi flaccida della vescica. I nervi responsabili della funzione vescicale trasmettono informazioni dal midollo spinale alla vescica e viceversa. Se i nervi vescicali sono danneggiati, la trasmissione dei segnali è disturbata o assente del tutto e di conseguenza non vi è più nessuno scambio di informazioni tra la vescica e il cervello. Per cui non è più possibile uno svuotamento volontario della vescica. La vescica, pur essendo intatta, non è più capace di attivarsi e resta flaccida.
La gestione della funzione intestinale
In genere l’espulsione delle feci (defecazione) avviene mediante un riflesso, che però può essere controllato volontariamente. Quando l’intestino retto (ampolla rettale) si riempie abbastanza da subire una dilatazione, vengono emessi degli impulsi attraverso le vie nervose che raggiungono il centro della defecazione situato nel midollo spinale. Il cervello percepisce allora l’«urgenza di defecare», ovvero lo stimolo di andare di corpo.
Il centro della defecazione controlla la muscolatura del retto, rilassando lo sfintere interno e contraendo contemporaneamente i muscoli esterni della parete rettale. In questo modo la massa fecale è espulsa all’esterno. Il processo è sostenuto dalla contrazione continua del diaframma e della muscolatura addominale, che potenzia il processo di espulsione. Siccome lo sfintere anale esterno può essere contratto volontariamente, è quindi possibile rinviare per un certo tempo l’evacuazione delle feci.
L’evacuazione delle feci nelle persone con lesione midollare
L’informazione sullo stato di riempimento dell’intestino retto è registrato dai recettori che registrano lo stiramento sulla parete dell’intestino. Normalmente questa informazione è trasmessa al cervello attraverso il centro della defecazione. Tuttavia, a causa della lesione del midollo spinale, l’informazione («urgenza di defecare») in partenza dall’intestino non riesce a raggiungere il midollo spinale. L’evacuazione pertanto non può più essere controllata volontariamente e le persone para e tetraplegiche non percepiscono più lo stimolo alla defecazione.
La paralisi intestinale flaccida
Abbiamo visto che l’evacuazione non può più essere controllata volontariamente dal cervello. Oltretutto, la parete intestinale non spinge in avanti la massa fecale e lo sfintere esterno rimane rilassato (flaccido), incapace di trattenere la defecazione. Per questo motivo la paralisi flaccida dell’intestino provoca spesso un’incontinenza. Per evitare questo inconveniente è necessario evacuare giornalmente le feci.
La paralisi intestinale spastica
A causa della lesione del midollo spinale, l’informazione «urgenza di defecare» non riesce a raggiungere il cervello. Il centro della defecazione inoltra direttamente l’informazione alla muscolatura intestinale e pertanto l’evacuazione non può più essere controllata volontariamente. La parete intestinale manda avanti l’evacuazione, ma lo sfintere esterno rimane chiuso. Nel caso di una paralisi intestinale spastica, è possibile allenare l’intestino in modo da doverlo svuotare solo una volta ogni due giorni. Inoltre, è possibile influenzare l’evacuazione anche attraverso le abitudini alimentari e la quantità di liquidi ingerita.
La funzione sessuale
La lesione midollare pregiudica la funzione sessuale delle persone mielolese sotto vari aspetti, ad esempio per quanto riguarda l’eccitazione, l’erezione, l’espressione sessuale e la fertilità.
- Negli uomini l’erezione e l’eiaculazione possono essere compromesse completamente o in parte, il che si ripercuote sulla fertilità.
- Nelle donne invece il ciclo mestruale può interrompersi in seguito alla lesione, anche se in genere si regolarizza nel giro di un paio di mesi, dopodiché è anche possibile una gravidanza.
I cambiamenti della funzione sessuale possono ripercuotersi fortemente sulla qualità di vita delle persone mielolese.
Alterazione della funzione sessuale negli uomini
Una lesione midollare negli uomini può comportare problemi di erezione, denominati anche «disfunzione erettile», tali da non permettere di raggiungere e mantenere un’erezione sufficiente per un rapporto sessuale. Ciò dipende anche dall’altezza e dal grado della lesione midollare. Oggigiorno la disfunzione erettile viene trattata prevalentemente per mezzo di farmaci. In alternativa è possibile ricorrere a degli ausili meccanici, quali le pompe a vuoto o gli impianti per corpi cavernosi. La capacità di avere un orgasmo è quasi sempre compromessa. Per alcuni uomini con lesione midollare l’orgasmo viene percepito come sgradevole, poiché accompagnato da reazioni spastiche nelle gambe. Nel caso di paraplegie sensitive incomplete, le sensazioni dell’orgasmo possono invece corrispondere a quelle precedenti all’insorgere della paralisi.
Fertilità
La lesione del midollo spinale non impedisce agli uomini di avere un bambino geneticamente proprio. L’erezione e l’eiaculazione possono rimanere conservate, come pure una sufficiente qualità dello sperma. Se le funzioni sono limitate o assenti, esiste una serie di possibilità per esaudire il desiderio di avere figli.
Alterazione della funzione sessuale nelle donne
In una donna mielolesa i segni fisici dell’eccitazione sessuale possono, a seconda del livello della paralisi, manifestarsi in modo ridotto o mancare completamente. Questo però non significa che non provi desiderio. A seconda del livello lesionale la donna può continuare a provare l’orgasmo oppure no. Generalmente, per le donne l’orgasmo viene percepito diversamente, oppure non viene percepito affatto o addirittura come fastidio, per esempio a causa della comparsa di spasmi alle gambe o all’addome oppure di una disreflessia autonomica.

La lesione midollare non impedisce di avere figli.
Fertilità
Poco dopo l’evento traumatico con conseguente paraplegia possono venire a mancare le mestruazioni, che riappaiono tuttavia dopo un periodo che varia da due a dodici mesi. Una donna paraplegica può comunque concepire senza problemi, anche perché la maturazione degli ovuli e l’ovulazione sono regolati dagli ormoni. Le donne con una para o tetraplegia possono portare avanti una gravidanza del tutto normale. Vi sono tuttavia alcuni fattori ai quali bisogna badare: ad esempio come riconoscere le doglie, quali ausili adattare (ad es. la sedia a rotelle) ecc.
Parto
In linea di massima il parto può svolgersi in modo spontaneo e senza complicazioni anche senza che la madre spinga attivamente. Le premesse per un parto cesareo non si differenziano da quelle delle donne senza lesione midollare. Fanno eccezione le donne con paraplegia e tetraplegia alta con disregolazione autonomica (mal di testa, attacchi di sudorazione, rallentamento delle pulsazioni e compromissione della respirazione nasale). Nelle donne con una paralisi a livello T6 o più alta il parto dovrebbe avvenire sotto anestesia epidurale.
La respirazione nelle persone con lesione midollare
Come funziona la respirazione
Durante l’inspirazione il diaframma si abbassa e al contempo le costole si allargano. Nello spazio risultante si crea un vuoto che permette ai polmoni di espandersi: l’aria è ora libera di entrare. La differenza di pressione necessaria all’inspirazione non può essere creata dal polmone stesso, poiché non possiede alcuna muscolatura. All’inspirazione sono pertanto necessari il diaframma, in quanto muscolo principale, così come la muscolatura respiratoria ausiliaria, o di sostegno (ad esempio muscoli intercostali esterni e addominali). Perciò, l’inspirazione è un processo attivo.
L’espirazione è invece un processo passivo. Il diaframma si rilassa in seguito all’inspirazione e ritorna alla sua originaria forma di cupola. La muscolatura addominale, pettorale e intercostale si rilassa, le costole si abbassano e l’elastico tessuto polmonare si ricontrae: l’aria è ora libera di uscire.
Le due metà polmonari sono ubicate nella cavità toracica come in una grotta. I polmoni sono ricoperti esternamente dalla pleura viscerale, le costole internamente dalla pleura parietale. Le due membrane formano la pleura, che serve ad evitare il collasso dei polmoni. La pleura viscerale e la pleura parietale sono separati da alcuni millilitri di liquido, la cui funzione è permettere lo scivolamento privo di frizione tra i due strati.
Controllo della respirazione
La respirazione è controllata nel centro respiratorio, che si trova alla base del tronco encefalico, dove il cervello si allaccia alla spina dorsale. La frequenza, l’intensità e la profondità degli atti respiratori sono regolati qui.
Il controllo avviene per mezzo di diversi meccanismi quali il nervo frenico, i nervi della muscolatura respiratoria ausiliaria e i processi chimici a livello sanguigno (alterazione del contenuto di ossigeno – anidride carbonica).
La respirazione nelle persone con lesione midollare
Più è alto il livello della lesione e più forte sarà il grado di sollecitazione della muscolatura polmonare ausiliaria. Questo perché il funzionamento del diaframma, il muscolo principale per l’inspirazione, dipende dai nervi da C3 a C5. Per questo gli individui paraplegici presentano spesso una funzionalità parziale o assente dei muscoli addominali. Nel caso di una paralisi al diaframma, la persona non è in grado di respirare autonomamente ed è necessario ricorrere alla ventilazione artificiale.
Il danneggiamento di questi muscoli modifica altresì il processo fisiologico della respirazione:
- La muscolatura addominale è priva di tono muscolare, gli organi addominali scivolano verso il basso.
- Il diaframma si appiattisce, risulta meno mobile e riesce a sviluppare meno forza necessaria all’inspirazione.
- La sezione del torace paralizzata non viene più sollevata, ma tirata verso il basso dal diaframma.
- Così i polmoni si estendono in modo incompleto e difforme durante l’inspirazione e vi è minor apporto di aria al loro interno.
Il volume d’aria ispirato è dunque inferiore e l’areazione dei due polmoni è dissimile. Se questo avviene per un periodo di tempo prolungato, le piccole vie aeree possono addirittura risultare completamente escluse dal processo di areazione, collassare o «incollarsi». Per questo motivo le persone paraplegiche devono affidarsi a una terapia respiratoria. Ad esempio attraverso una terapia inalatoria oppure procedendo con l’espettorazione e la rimozione delle secrezioni.
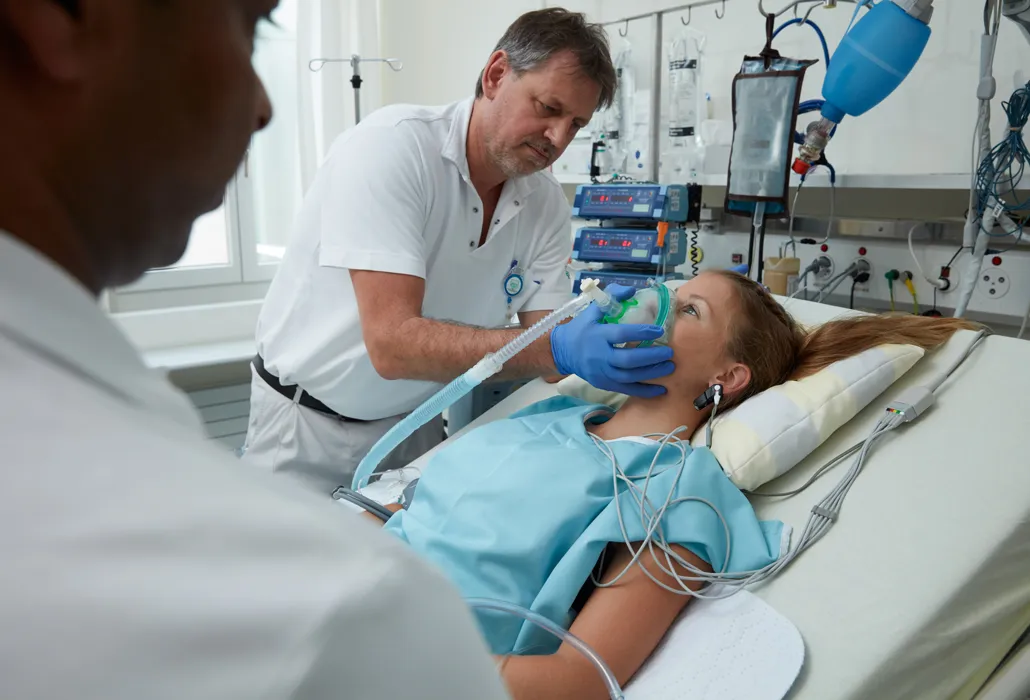
Una paziente ventilata.
Ventilazione e svezzamento dall’apparecchio ventilatore
In determinate circostanze – nel caso di una paralisi alta – per un certo periodo potrebbe rivelarsi indispensabile una terapia ventilatoria invasiva per mezzo di una cannula tracheale. La ventilazione attraverso la cannula tracheale rende difficoltoso parlare, mangiare e bere.
Lo svezzamento dall’apparecchio ventilatore, necessario ad esempio in seguito a un lungo periodo di ventilazione in reparto di terapia intensiva, viene chiamato «weaning». Siccome solitamente i pazienti sono affetti da più malattie, il weaning generalmente rappresenta una sfida per gli enti ospedalieri curanti, poiché richiede determinate conoscenze professionali e di conseguenza del personale specializzato.
Weaning nel Centro svizzero per paraplegici
Nel corso degli anni il Centro svizzero per paraplegici ha sviluppato e perfezionato intensamente le proprie competenze di weaning su pazienti con lesione midollare, tant’è che oggi esso rappresenta una delle sue competenze chiave. Nel caso di paralisi alte, la ventilazione, il weaning, l’organizzazione della ventilazione a domicilio, la gestione delle cannule e di una situazione respiratoria complessa sono tutti aspetti che fanno parte della vita quotidiana.
A tale proposito, lo Swiss Weaning Centre dispone di un’affiatata équipe interdisciplinare composta da esperti in medicina intensiva, pneumologi, medici specializzati in medicina riabilitativa, logopedisti, fisioterapisti ed ergoterapisti, sempre pronti a intervenire per i pazienti sia con che senza lesione midollare. La terapia di svezzamento per i pazienti ventilati avviene sia in reparto di terapia intensiva che nei normali reparti di degenza. Per i soggetti che hanno bisogno della ventilazione a domicilio, il personale competente adatta il trattamento e le cosiddette «Flying Nurses» forniscono assistenza persino a casa.
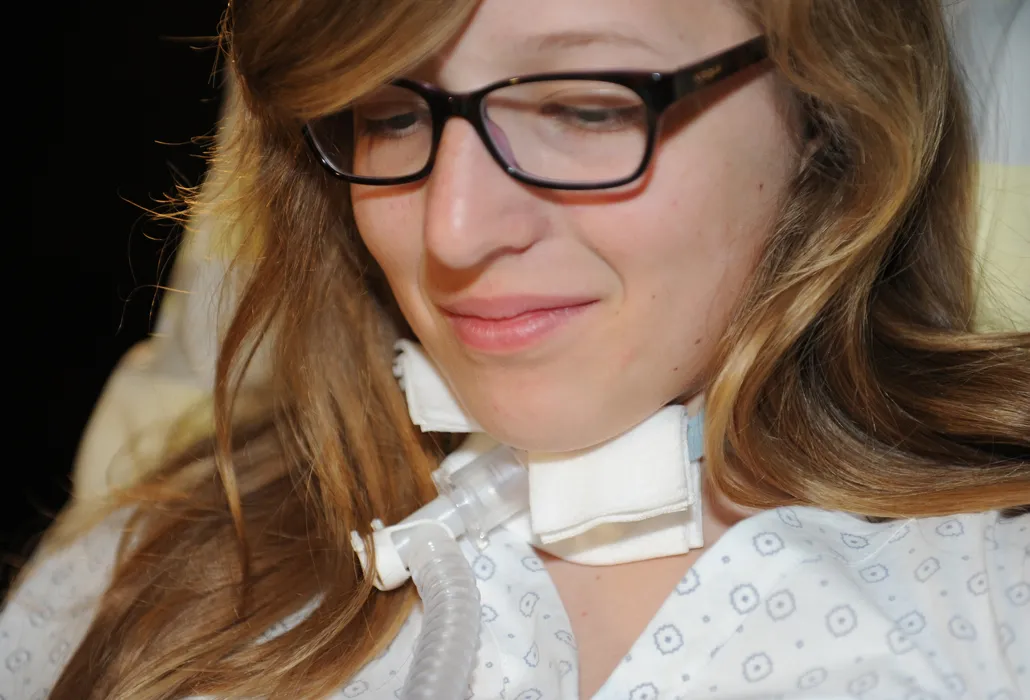
Una paziente con una cannula tracheale.
Complicanze
Se una lesione del midollo spinale non viene trattata adeguatamente, ciò può comportare delle gravi conseguenze.
Disregolazione autonomica
La disregolazione autonomica è un disturbo di regolazione che provoca una sovreccitazione del sistema nervoso vegetativo. Spesso essa si manifesta in caso di lesione midollare al di sopra della 7a vertebra toracica. La disregolazione autonomica può essere scatenata da diversi stimoli. Questi ultimi provocano un restringimento incontrollato dei vasi sanguigni sotto il livello della lesione, causando un brusco aumento della pressione arteriosa. Il cervello coglie il segnale che la pressione è troppo alta e cerca di compensare rallentando la frequenza cardiaca.
Così ad esempio la disregolazione autonomica può verificarsi in risposta a una vescica eccessivamente riempita o dilatata, oppure a un intestino costipato. Un simile disturbo di regolazione rappresenta un’emergenza medica, poiché se non trattato può dare origine a attacchi di crampi, perdita della coscienza o ictus.
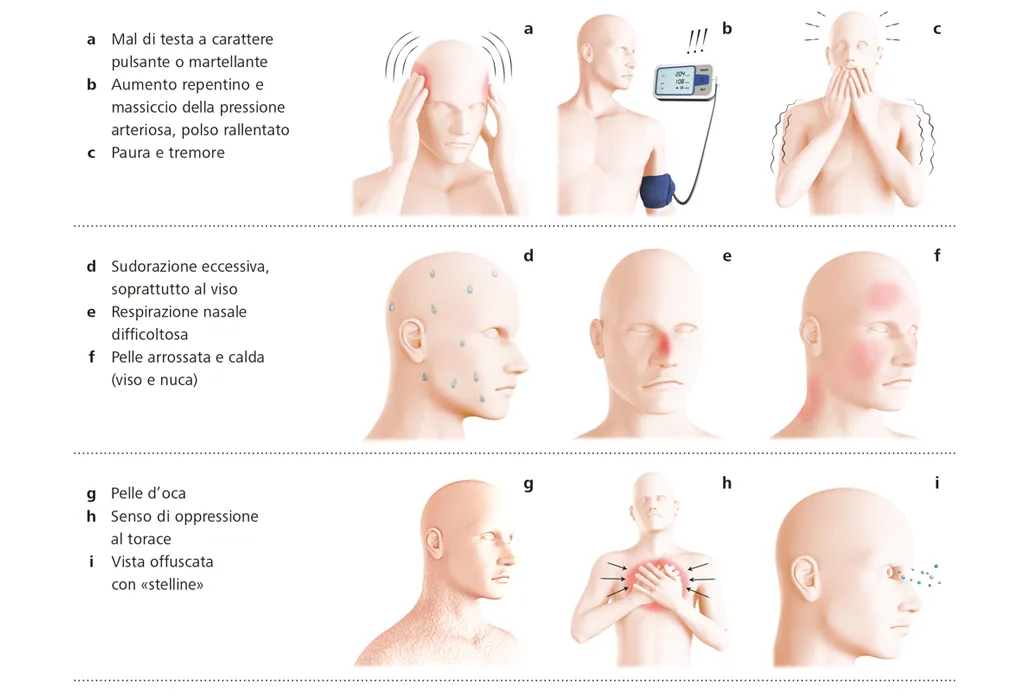
a) Mal di testa a carattere pulsante o martellante
b) Aumento repentino e massiccio della pressione arteriosa, polso rallentato
c) Paura e tremore
d) Sudorazione eccessiva, soprattutto al viso
e) Respirazione nasale difficoltosa
f) Pelle arrossata e calda (viso e nuca)
g) Pelle d’oca
h) Senso di oppressione al torace
i) Visione sfumata con «stelline»Le cause più frequenti sono:
- sovrariempimento della vescica, eccessiva dilatazione della vescica;
- vescica spastica;
- intestino pieno (forte costipazione);
- stimoli esterni (pressione, lesione da decubito) e
- ustioni.
Altre possibili cause:
- infezioni (vescica, cute, unghie incarnate o infiammate ecc.);
- esami urologici/ginecologici;
- gravidanza/parto; intenso sforzo sportivo a vescica piena.
La disregolazione ortostatica
Nelle persone sane, il sistema nervoso vegetativo regola correttamente la pressione arteriosa attraverso segnali inviati al cuore e ai vasi sanguigni. Nelle persone mielolese ciò invece non avviene, poiché i loro muscoli non si possono più contrarre. Il sistema nervoso vegetativo non può reagire e il sangue confluisce nei vasi sanguigni delle gambe. Cambiando posizione, da sdraiati a seduti, può dunque subentrare un repentino forte calo della pressione arteriosa, che si manifesta attraverso vertigini, debolezza, vista sfuocata o sensazione di vuoto. In casi estremi la persona può anche svenire. Questo problema riguarda sia le persone paraplegiche che tetraplegiche.
Le trombosi

Come si verificano le trombosi venose.
Con trombosi venosa si intende la formazione di un trombo (A) in una vena, con conseguente restringimento o ostruzione del vaso stesso (B). Le trombosi venose sono pericolose perché il trombo (coagulo) stesso può staccarsi ed essere trasportato nei polmoni, provocando un’embolia polmonare (C).
Cause
Degenza a letto, infezioni e traumatismi come fratture ossee ecc., sono cause note per la formazione di trombosi venose. Il rischio aumenta in caso di sovrappeso, tabagismo, assunzione di farmaci ormonali o precedenti episodi di trombosi.
Trombosi e lesione midollare
Nei primi mesi dall’insorgere della lesione midollare, le persone para e tetraplegiche corrono un rischio di trombosi venosa 250 volte più alto; nei primi anni il rischio diminuisce di 20 volte, dopodiché rimane per il resto della vita da 3 a 10 volte più elevato. Le cause dell’elevato rischio di trombosi nelle persone con lesione midollare è conosciuto solo in parte.
Possibili disturbi
- Dolore spontaneo nella regione del corpo colpita da trombosi (solo se la sensibilità è conservata). Dolore alla pianta del piede o dolore tirante lungo la vena.
- Possono verificarsi dei rigonfiamenti.
- La regione del corpo interessata è arrossata, bluastra o surriscaldata.
- Sensazione di malessere generale. Il polso è leggermente aumentato, come anche la temperatura corporea.
Una trombosi richiede un intervento molto rapido, in quanto può essere minacciosa per la vita.
Bisogna essere particolarmente prudenti d’estate, ma in generale anche in presenza di ferite a carico delle gambe oppure durante lunghi trasferimenti. Le trombosi si possono prevenire con i seguenti accorgimenti:
- Assicurare un sufficiente apporto di liquidi.
- Attraverso medicamenti anticoagulanti (emofluidificanti) in caso di mobilità molto limitata.
- Indossando calze elastiche a compressione nei casi in cui le gambe si gonfino molto.
Dato il rischio molto elevato di trombosi dopo l’esordio recente della paralisi, durante i primi 6 mesi a tutti i pazienti vengono somministrati farmaci anticoagulanti e fatte indossare le calze elastiche a compressione.
Infezioni delle vie urinarie
Le persone mielolese corrono un rischio maggiore di contrarre un’infezione delle vie urinarie. Nei Paesi con un buon livello di sviluppo economico, esse rappresentano uno dei più importanti motivi di ricovero ospedaliero, mentre nei paesi in via di sviluppo per una morte prematura.
La causa più frequente è che i germi penetrano dall’esterno nell’uretra o nella vescica durante il cateterismo. Altre ragioni possono essere: urina residua, calcoli vescicali o renali, iperattività della vescica o un deflusso ostacolato (reflusso). Ma anche l’assunzione dei liquidi, la cura del corpo, la gravidanza, i sistemi previdenziali e l’accesso a prestazioni sanitarie possono avere determinate ripercussioni.
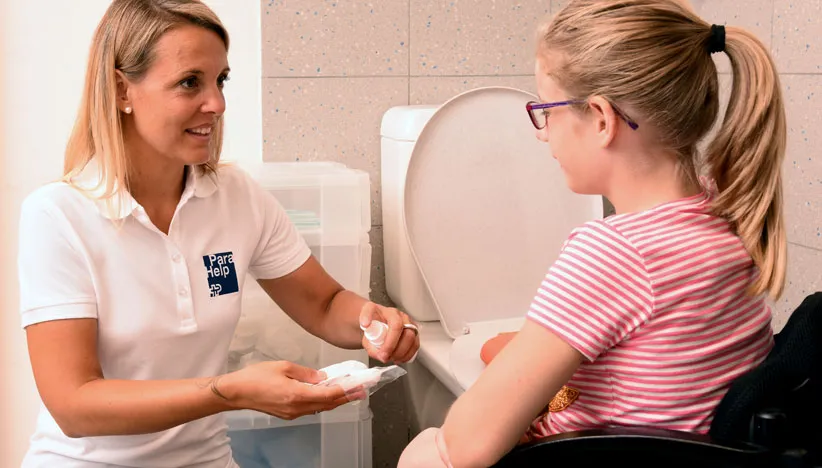
È importante prevenire le infezioni delle vie urinarie effettuando correttamente il cateterismo.
La prevenzione delle infezioni delle vie urinarie è uno degli obiettivi principali della gestione della funzione vescicale. Nella migliore delle ipotesi, i neoinfortunati imparano come praticare il cateterismo ancora durante la riabilitazione. In particolare, la gestione della funzione vescicale deve rispettare le esigenze personali di ogni singola persona. Sono fondamentali i seguenti aspetti:
- Bere regolarmente e a sufficienza (da 1,5 a 2 litri al giorno).
- Svuotare regolarmente la vescica.
- Una buona igiene personale intima, ma senza esagerare.
- Un’esecuzione pulita del cateterismo.
- Una buona igiene delle mani.
Il cateterismo va eseguito in condizioni pulite e ciò richiede una buona igiene del corpo. Se il cateterismo ad esempio viene eseguito in un WC pubblico, è ancora più importante rispettare attentamente le norme igieniche.
Costipazione e incontinenza fecale
Oltre alla funzione vescicale, nelle persone para e tetraplegiche anche la funzione intestinale è interessata dal danneggiamento del midollo spinale. Ciò può generare problemi quali costipazione o incontinenza fecale, il che a sua volta può provocare delle complicazioni gravi.
Anche sotto questo aspetto è importante trovare un programma di gestione intestinale che rispetti le esigenze del singolo paziente. Quest’ultimo dovrebbe rispettare i seguenti punti:
- Mangiare e bere in quantità sufficiente e adeguata.
- Eventualmente, se necessario, ricorrere a farmaci e a integratori alimentari.
- Scegliere dei metodi adatti per lo svuotamento e l’evacuazione intestinale. Rimedi fisici nonché rimedi evacuativi a effetto stimolante, quali supposte, clisteri o lassativi.
- Procedere con un intervento chirurgico per la realizzazione di una stomia (ano artificiale) per lo svuotamento intestinale.
Una buona gestione della funzione intestinale può prevenire l’insorgere di complicazioni e aiuta le persone para e tetraplegiche a partecipare attivamente alla vita sociale.

Una corretta alimentazione può prevenire le costipazioni.
Spasticità
La regolazione della tensione corporea è molto complessa. Il cervello e il midollo spinale comandano insieme gli impulsi dei movimenti. Le persone con lesione midollare spesso devono convivere con la spasticità, che si può verificare per i seguenti motivi:
- La lesione del midollo spinale interrompe le vie ascendenti e discendenti all’interno del midollo spinale, che tuttavia gestiscono la regolazione degli impulsi.
- Il cervello perde così la capacità di attenuare i riflessi e modulare lo sviluppo della forza muscolare. I riflessi sono movimenti involontari, la cui stimolazione passa attraverso l’arco riflesso nel midollo spinale.
- Essendo il midollo spinale interrotto, la regolazione dei riflessi è disturbata: essi non vengono più «frenati» e reagiscono con forza quando sono attivati.
Spasticità
Spasticità significa che il tono muscolare di base (ipertono di base) è aumentato nelle parti del corpo paralizzate. Ciò comporta una limitazione dei movimenti.
Spasmi
Gli spasmi sono risposte anomale e improvvise a stimoli sensoriali. Con la perdita del controllo tramite il midollo spinale, agli stimoli sensoriali il corpo risponde con contrazioni muscolari anomale. Si distingue tra spasmi in flessione e spasmi in estensione, a seconda se ad esserne interessati sono i muscoli flessori o estensori.
Che cosa significa per la persona para o tetraplegica?
Ciò comporta una limitazione del movimento nelle articolazioni, poiché i muscoli attorno all’articolazione sono talmente tesi, da comprometterne l’elasticità e quindi il raggio di movimento.
Di conseguenza sarà necessario impiegare più forza per compiere i movimenti, il che in determinate circostanze può limitare l’autonomia della persona in questione. Quando gli spasmi compaiono a sorpresa, possono inoltre rappresentare un pericolo se disturbano le sequenze dei movimenti, poiché comportano un maggiore rischio di cadute o lesioni.Ma la spasticità ha anche molti effetti positivi:
- Conferisce più stabilità al corpo, facendo sì che le parti paralizzate del corpo siano per forza indotte a seguire gli impulsi delle parti non paralizzate, dato che l’elevato tono muscolare dei muscoli circostanti non consente movimenti in altre direzioni.
Talvolta gli spasmi improvvisi anche possono tornare utili alle persone para e tetraplegiche nell’esecuzione delle attività della vita quotidiana:
- Nei trasferimenti gli spasmi in estensione possono consentire di stare in piedi per un attimo.
- Possono aiutare ad alzare le gambe sul letto.
- Negli atti del vestirsi.

Muovere passivamente o estendere le articolazioni con la terapia manuale aiuta.
Opzioni terapeutiche
Alcune misure che possono essere adottate sono:
- Muovere passivamente o estendere le articolazioni con la terapia manuale.
- Ortesi di posizionamento e/o gesso.
- Movimenti attivi ed esercizi.
- Trattamenti con mezzi elettrici, meccanici o termici per stimolare i muscoli e i nervi.
- Farmaci per ridurre la spasticità.
Ossificazione eterotopica
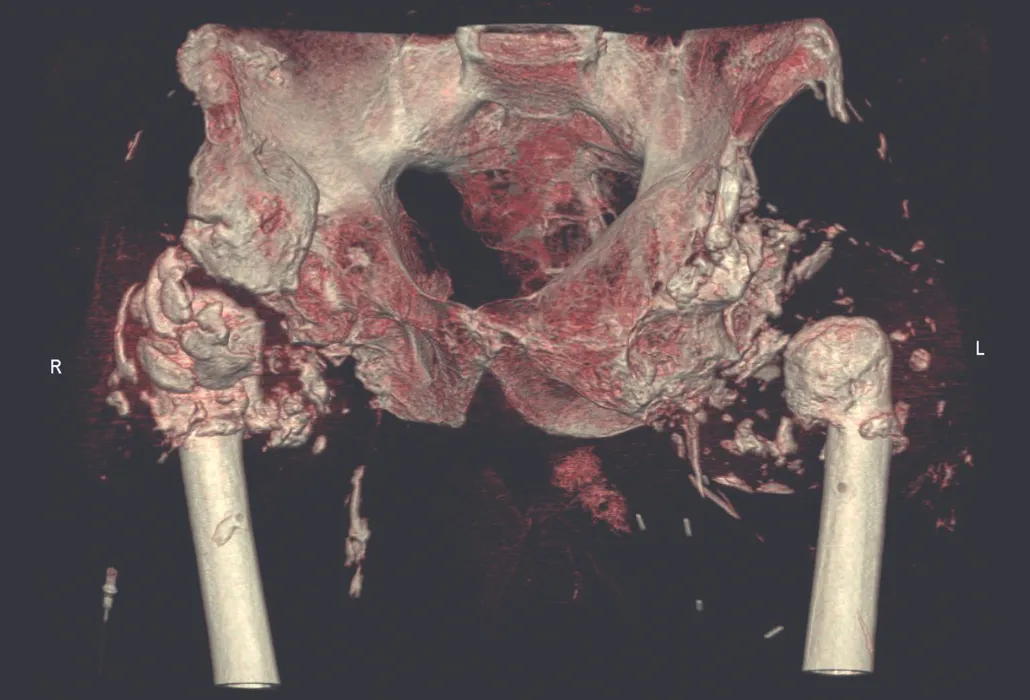
Panoramica 3D del bacino con neoformazione di tessuto simile alle ossa. Articolazioni dell’anca.
Le ossificazioni eterotopiche sono trasformazioni repentine di tessuto muscolare in tessuto calcificato simile alla struttura ossea. Compaiono nel 20 – 30 % delle persone con lesione del midollo spinale, normalmente da 1 a 5 mesi dall’esordio della para o tetraplegia. Le parti maggiormente interessate sono i tessuti molli attorno alle articolazioni dell’anca, spesso da ambedue i lati. Se non si interviene precocemente con la terapia, le ossificazioni eterotopiche possono causare notevoli limitazioni del movimento articolare.
Contratture
Le contratture sono retrazioni dei muscoli, dei tendini o dei legamenti che determinano una limitazione dei movimenti articolari. Quando muscoli, tendini o legamenti non vengono sufficientemente allungati, si accorciano e ciò provoca una perdita di movimento.
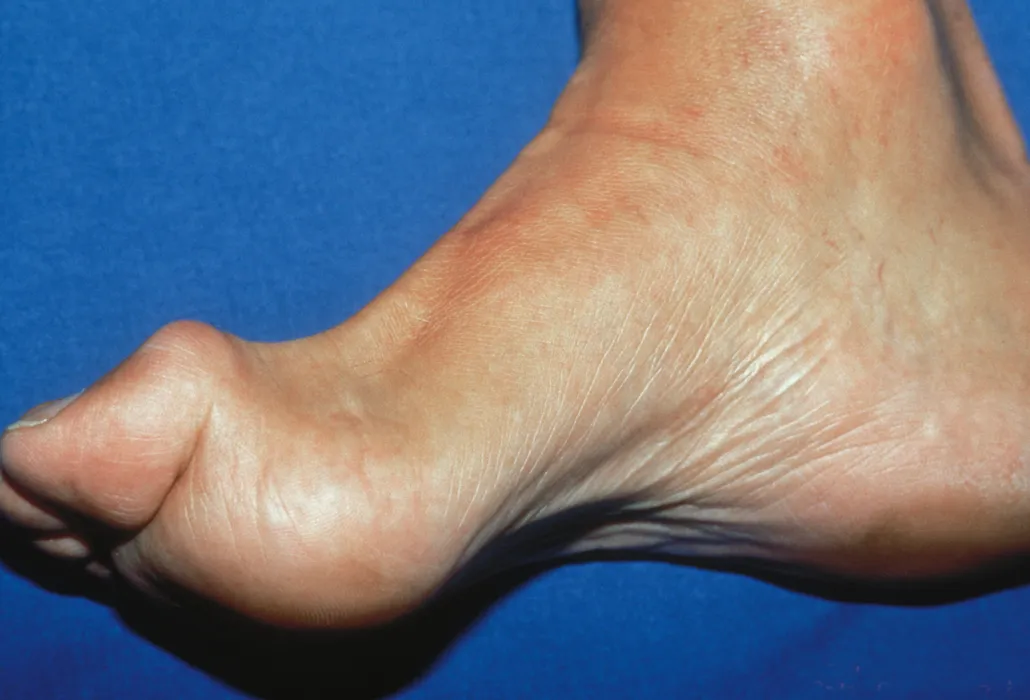
Piede con deformità.
Ciò a sua volta ostacola le attività quotidiane:
- I trasferimenti e l’igiene del corpo diventano più difficili.
- La mancata mobilità delle braccia può ridurre l’autonomia.
- Se i cambi di posizione sono resi quasi impossibili aumenta il rischio di lesioni da pressione, perché non è possibile distribuire alternativamente la pressione su varie regioni del corpo.
Esempio
Se le ginocchia sono sempre piegate si accorciano i muscoli estensori del ginocchio. Di conseguenza col tempo non si riesce più ad estendere le gambe. È possibile impedire che ciò avvenga muovendo attivamente o passivamente gli arti (gambe e braccia) ed evitando di mantenerli sempre nella stessa posizione.
Osteoporosi
Già poco tempo dopo l’insorgere di una lesione del midollo spinale, la massa ossea inizia a diminuire. Per questo motivo al di sotto del livello della ferita (lesione) si osserva un rischio maggiore di insorgenza di osteoporosi.
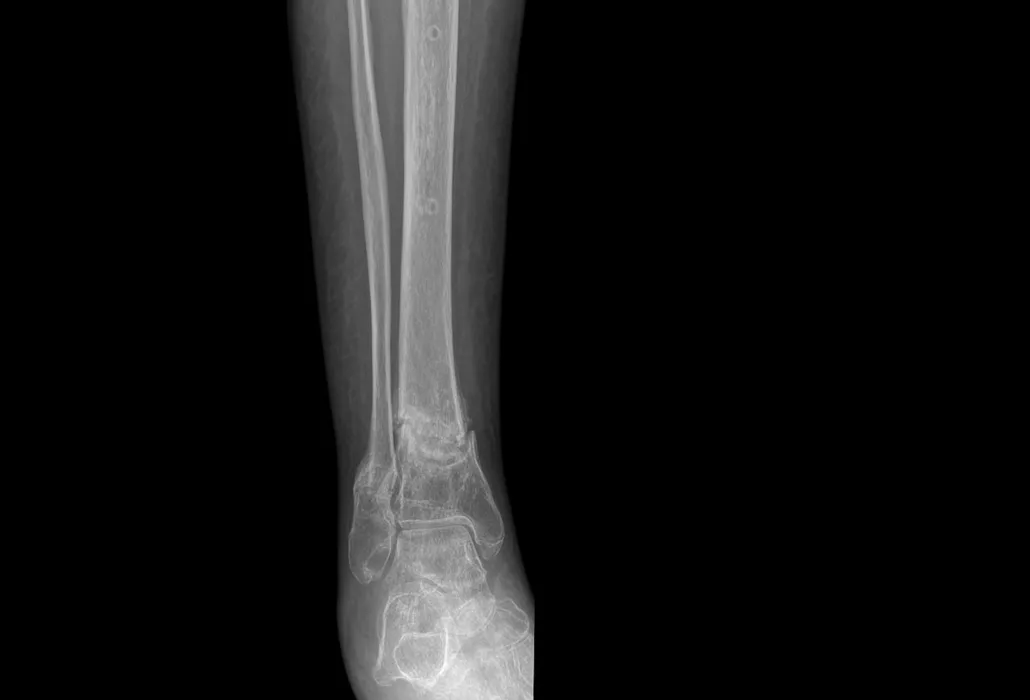
Radiografia: frattura della tibia dovuta all’osteoporosi.
Definizione di osteoporosi
L’osteoporosi è una malattia dello scheletro caratterizzata da una riduzione della densità minerale ossea e da un’alterazione della microarchitettura del tessuto osseo. L’osso colpito da osteoporosi presenta una massa ossea notevolmente ridotta. Per questo motivo già minime azioni di forza durante normali atti della vita quotidiana possono dare luogo a una frattura ossea.
Cause
Alcuni fattori potrebbero essere:
- immobilizzazione
- cambiamenti ormonali (ad es. donne in menopausa)
- alterazioni metaboliche dovute a una lesione midollare
- avanzare dell’età
- nutrizione carente
Prevenzione dell’osteoporosi
Per prevenire l’osteoporosi, è necessario integrare nella vita quotidiana i seguenti provvedimenti:
- Praticare attività fisica e sportiva all’aria aperta, alla luce del sole.
- Preferire un’alimentazione equilibrata e ricca di calcio.
- Procedere con una terapia di sostituzione della vitamina D in caso di accertata carenza di vitamina D.
- Supporto terapeutico mirato mediante stimolazione elettrica funzionale (FES).
- Alla luce di un accertato grave stadio di osteoporosi, il medico di famiglia o lo specialista potranno raccomandare l’assunzione di specifici farmaci dopo un’accurata consulenza individuale.
Vie respiratorie
Polmonite, aspirazione (introduzione di cibo o liquidi nelle vie respiratorie = quando qualcosa va di traverso) e insufficienza polmonare sono le principali cause di malattia e mortalità nelle persone con lesione midollare. Tuttavia, con un’attenta gestione, queste complicanze sono prevenibili. Per esempio effettuando annualmente la vaccinazione antinfluenzale. Oppure mediante cure tempestive delle infezioni dell’apparato respiratorio con terapia antibiotica e con implementazione precoce di assistenza alla tosse nelle persone con livello alto di lesione midollare.
La funzione respiratoria e polmonare è da tenere sotto regolare controllo.
Nel lungo termine, la gestione delle vie respiratorie comprende:
- Controllo e valutazione regolare della funzione respiratoria e polmonare
- Ausili per la ventilazione meccanica a breve o lungo termine
- Allenamento dei muscoli respiratori
- Esercizio aerobico
Dolori
Quale conseguenza del danno al midollo spinale, numerose persone con lesione midollare provano dolore neuropatico, che può variare molto da un individuo all’altro e va da una sensazione di formicolio a un dolore tirante, elettrizzante, bruciante, pungente, tagliente fino a un male attanagliante che non dà tregua.
Il dolore neuropatico nella lesione midollare
A causa di un danno del sistema nervoso, i recettori periferici percepiscono un dolore (p. es. nelle gambe) anche se non è stata subita nessuna ferita. Il centro del dolore situato nel cervello non riceve il segnale inviato dal nervo periferico per via dell’interruzione nel midollo spinale.
Tuttavia trasmette paradossalmente una percezione di dolore cronico, solitamente localizzato sotto il livello della lesione.
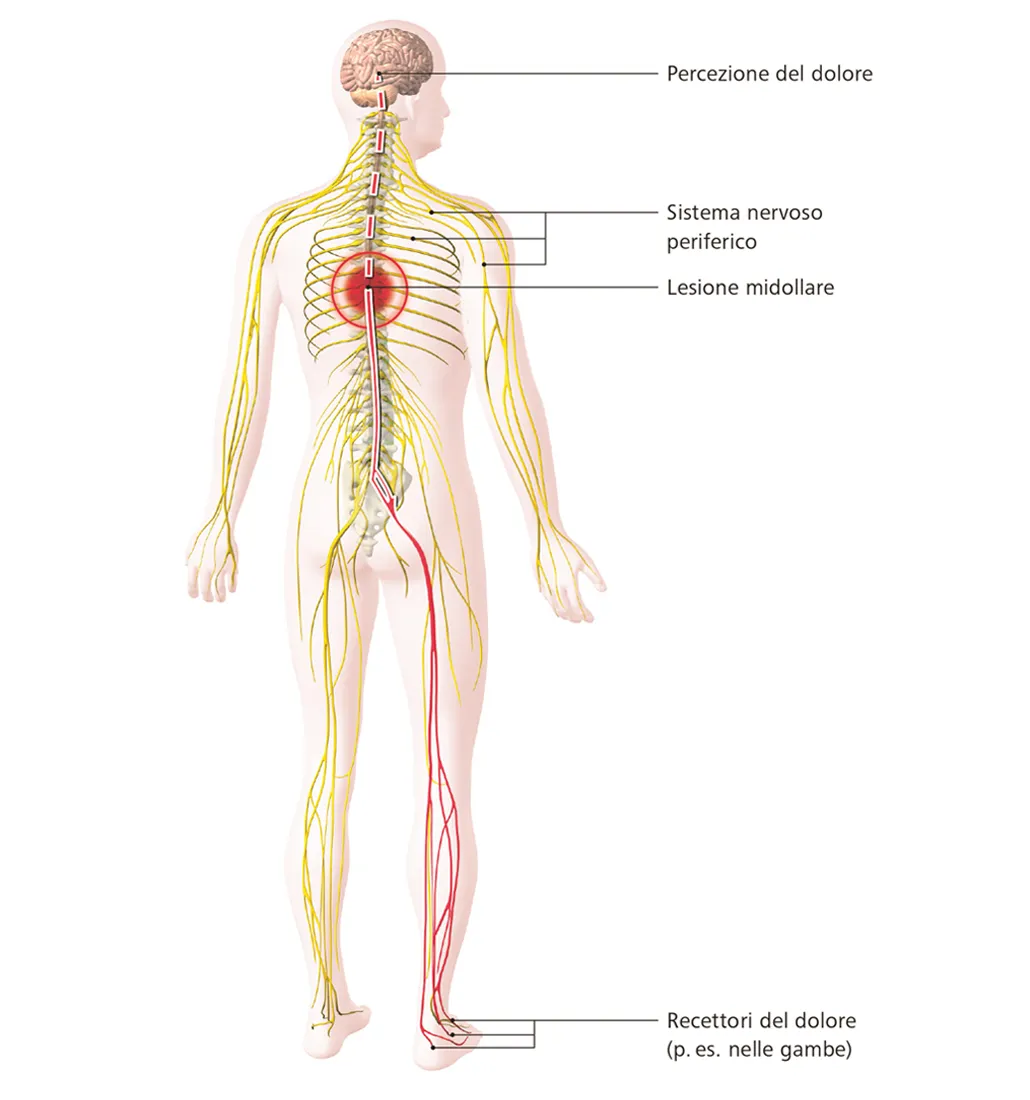
Sistema nervoso periferico / Lesione midollare / Sensibilità al dolore nella lesione midollare
Cause
All’origine del dolore neuropatico possono esserci lesioni del sistema nervoso centrale o periferico di natura meccanica, tossica, metabolica o infiammatoria. Il dolore neuropatico si distingue pertanto dal dolore percepito con un sistema nervoso intatto (p. es. dolore alle spalle causato dalla spinta della carrozzina manuale, da una postura scorretta ecc.).
Esempi di dolori neuropatici
- Dolori alla gamba causati dalla compressione di una radice nervosa spinale in caso di ernia del disco.
- «Dolore fantasma» percepito dopo l’amputazione di un arto.
I dolori diminuiscono la qualità di vita
Secondo alcuni studi circa il 58 % delle persone para e tetraplegiche soffre di dolore neuropatico cronico già nel corso del primo anno dopo l’insorgenza della lesione. Nella maggior parte delle persone colpite i sintomi tendono a peggiorare nel corso degli anni e molti riferiscono che la sensazione permanente di dolore compromette sensibilmente la loro qualità di vita, impedendo loro in parte di svolgere attività e mansioni quotidiane come lavorare, guidare l’automobile e seguire i propri hobby e quindi di partecipare attivamente alla vita sociale.
Diagnosi
Non sempre è possibile formulare una diagnosi precisa e una descrizione dell’origine del dolore percepito. Tuttavia, lo stress, il sovraccarico e i problemi psichici possono intensificare la percezione del dolore.
Terapie
L’entità e le cause del dolore sono troppo variabili e ogni persona reagisce diversamente agli stimoli corporei.
I farmaci possono aiutare a lenire i sintomi, tuttavia può occorrere un certo tempo prima di trovare la combinazione e i dosaggi corretti dei medicamenti. Inoltre, un approccio interdisciplinare spesso è quello vincente, poiché permette di delineare strategie per «spegnere» il dolore e nello stesso tempo partecipare ad attività piacevoli insieme ad altre persone.
- Fisioterapia
- Psicoterapia
- Agopuntura
- Terapia artistica e musicoterapia
- Attività fisica e Feldenkrais (particolare terapia con il movimento)
- Gestione dello stress
Terapia antidolore nel Centro svizzero per paraplegici
Il Centro svizzero per paraplegici dispone di un Centro del dolore dedicato alle terapie antidolore, dove persone con e senza lesione midollare hanno la possibilità di affidarsi alle cure di un’équipe interdisciplinare di specialisti che adotta un approccio globale al trattamento dei dolori. Quest’ultimo comprende:
- una diagnostica specialistica completa e focalizzata sui sintomi;
- la valutazione degli esiti degli esami in un team composto da diversi specialisti;
- la messa in pratica del programma terapeutico elaborato insieme al paziente.
Maggiori informazioni sul tema del dolore
- Lesen Sie wie Schmerzen den Alltag von Querschnittgelähmten beeinträchtigen können
- Lesen Sie wie man dem Schmerz vielfältig und interdisziplinär begegnen kann
- Interview mit Wolgang Dumat, Experte für chronische Schmerzen
- Wie lassen sich Schulterschmerzen bei Querschnittgelähmten verhindern?
- Leggete i nostri consigli per alleviare i dolori
Lesioni da decubito
A causa della sensibilità ridotta della loro pelle e della minore mobilità, nelle persone con lesione midollare può insorgere un decubito (lesione da pressione) in qualsiasi momento. In molti casi un decubito incide notevolmente sulla salute, sulle attività e sulla qualità di vita dell’individuo, anche perché potrebbero essere necessarie lunghi periodi di degenza ospedaliera.
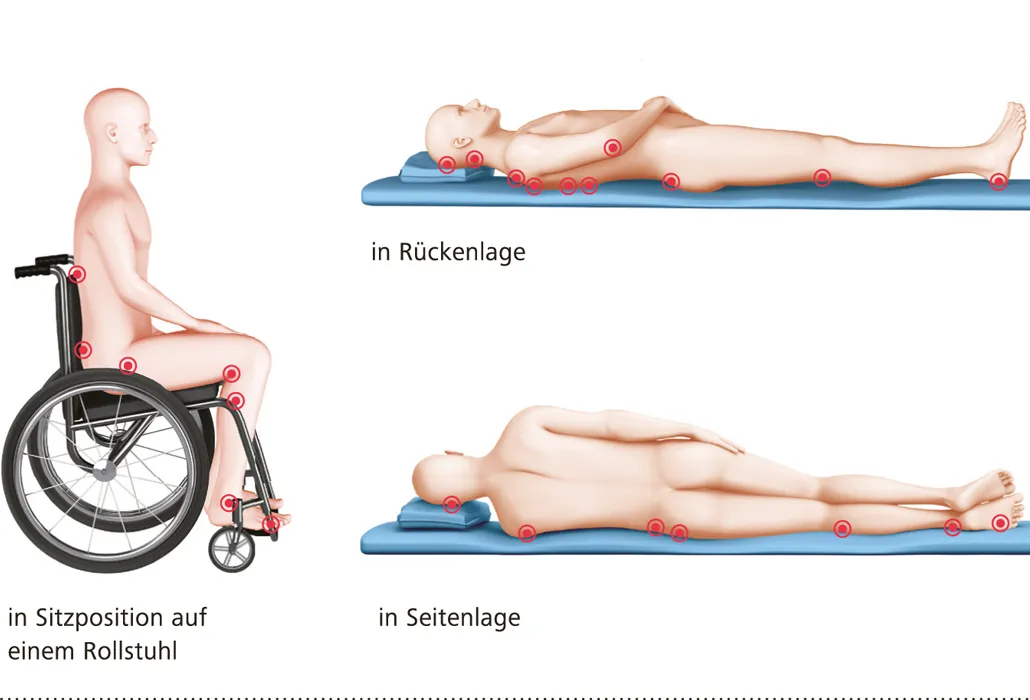
I punti in cui insorgono più frequentemente lesioni da pressione in posizione seduta in carrozzina, in posizione supina e in posizione laterale.
Ecco come insorge una lesione da pressione:
- Quando su un’area di pelle viene applicata una pressione prolungata, oppure una breve pressione ma molto intensa, e il tessuto non è ben irrorato compare un arrossamento locale della pelle che non scompare premendoci sopra con il dito (digitopressione).
- Questo arrossamento insorge in seguito alla morte delle cellule dovuta alla cattiva circolazione in quella zona.
- Se viene ripetutamente sollecitata la stessa area, eventualmente può insorgere un indurimento della pelle.
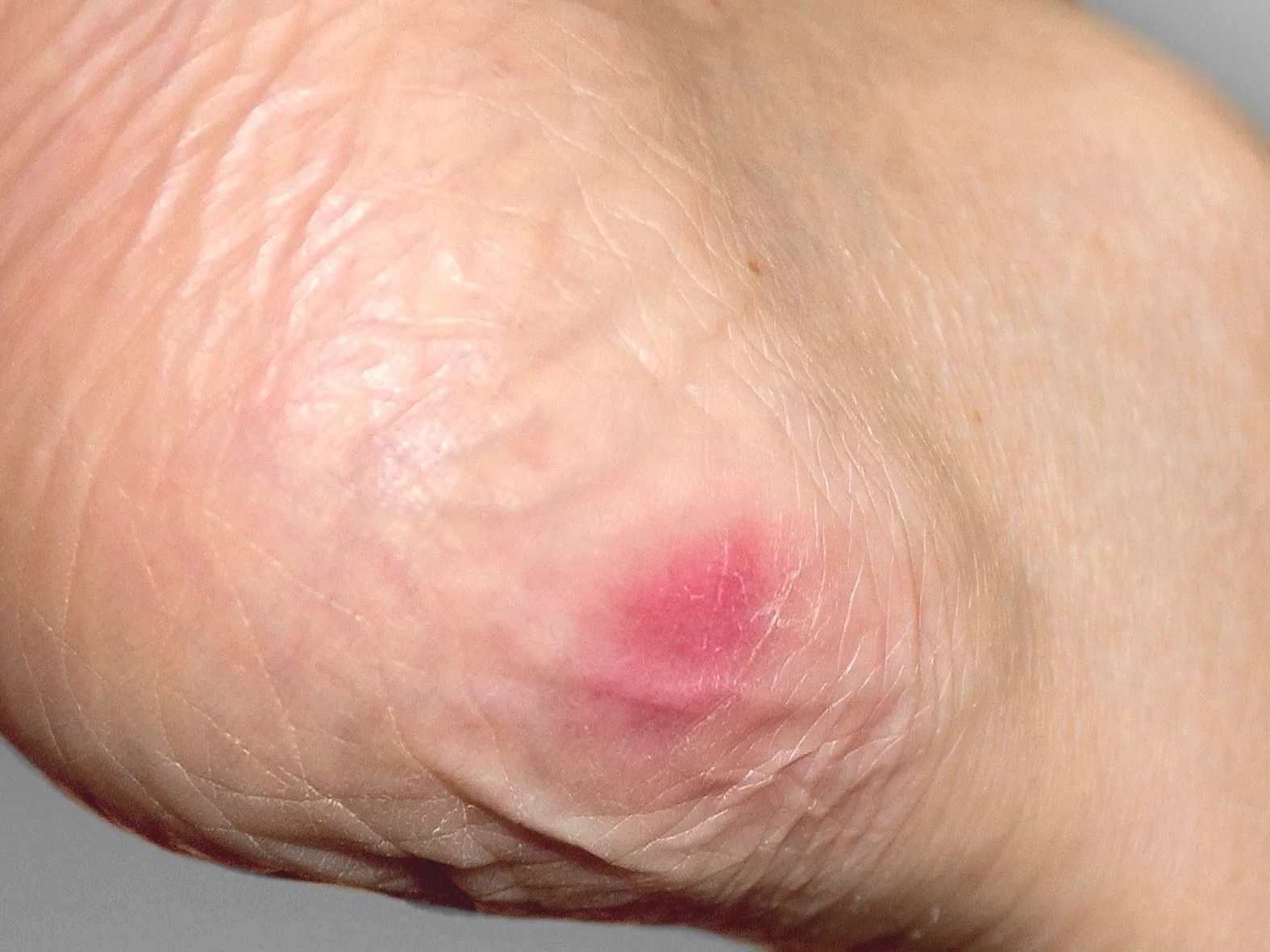
Pelle arrossata: decubito di stadio 1.
Più se ne ritarda il trattamento, più la lesione da decubito tende a crescere in profondità, allungando la fase di guarigione. Le parti del corpo particolarmente a rischio sono quelle paralizzate e prive di sensibilità. Gli arrossamenti compaiono spesso in combinazione con forze di taglio e frizione (vedasi immagine).
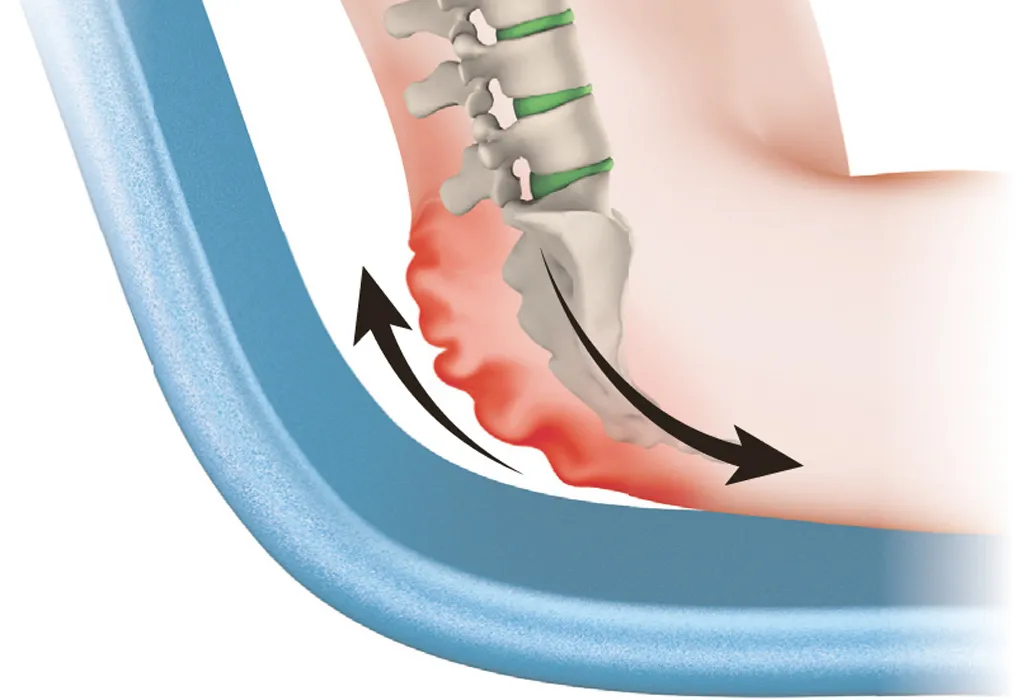
Come si creano le forze di taglio.
Con forze di taglio (o forze tangenziali) s’intende lo spostamento di tessuti in direzioni opposte; un lento sfregamento o stiramento tra diversi strati di tessuto che provoca microlesioni. Si producono forze di taglio stando seduti a letto, nei trasferimenti mediante scivolamento in carrozzina o sulla comoda/carrozzina da doccia ecc.
Trattamento delle lesioni da decubito
Non ha molto senso curare da sé la ferita. Un controllo e trattamento precoci presso il medico di famiglia impediscono l’insorgere di complicanze.
Qualora vi sia un arrossamento della pelle, è necessario decomprimere immediatamente la zona interessata, finché la pelle ha recuperato il suo aspetto normale.
A seconda di dove si trova la lesione da pressione, di giorno è possibile continuare a stare seduti in carrozzina oppure spostarsi coricati sul ventre, su un apposito lettino. Altrimenti è necessario l’allettamento con regolare cambiamento di posizione.

Lettino mobile per postura prona in caso di lesione da decubito sulle natiche.
Come si possono evitare le lesioni da pressione/ulcere da decubito?
- Cambiando regolarmente postura quando si è seduti in carrozzina: sollevarsi, piegarsi sul fianco o in avanti, basculare l’intera carrozzina (circa ogni 20 minuti).
- Coricandosi in vari modi a letto (sul fianco, sul ventre).
- Prestando attenzione a non sedersi o sdraiarsi accidentalmente su oggetti che potrebbero generare punti di pressione: bottoni, telefonino ecc.
- Tenere le lenzuola prive di pieghe, indossando indumenti adatti senza borchie, bottoni o cuciture spesse sulle natiche e sulla schiena
- Sedendosi possibilmente su un cuscino antidecubito adattato per gli spostamenti in aereo, in autobus, in auto ecc.
- Avvalendosi di una superficie di appoggio imbottita per l’igiene personale: imbottitura per WC, sedile per doccia e superficie della carrozzina per doccia morbidi.
Il provvedimento più importante è esaminare regolarmente la pelle, ispezionandola e toccandola.
Prevenire lo sviluppo di lesioni da pressione è uno degli aspetti più importanti relativi alla salute della persona con lesione midollare e dal punto di vista economico è più efficace rispetto al trattamento. Di conseguenza, nel quadro dell’assistenza a lungo termine, le persone con lesione midollare e i loro familiari devono essere adeguatamente istruiti sulle corrette tecniche di gestione della cute.
Consulenza di ParaHelp a Nottwil
La Fondazione svizzera per paraplegici (FSP) rimane al fianco delle persone para e tetraplegiche anche dopo la riabilitazione. ParaHelp, una delle società affiliate della FSP, offre consulenze a domicilio per persone con lesione midollare, familiari e personale di assistenza. L’obiettivo è di permettere ai clienti di vivere nel modo più indipendente possibile. Rientrano nella gamma di servizi forniti da ParaHelp anche consulenze relative a lesioni da pressione, decubiti e alla cura di ferite.
Pericoli in caso di sensibilità ridotta
Nelle persone con una lesione del midollo spinale, la sensibilità, e quindi la percezione, è limitata. Il sistema nervoso riceve le informazioni da numerose terminazioni nervose e recettori distribuiti nell’intero organismo e che ci inoltrano le risposte del corpo in relazione alla pressione, la distensione, la vibrazione, la temperatura e il dolore.
Il sistema d’allarme del nostro organismo
La sensibilità è un importante sistema di allarme per il nostro organismo. Infatti, se la sensibilità non è conservata o lo è solo in parte, mancano informazioni che ci permettono di individuare un potenziale pericolo. A causa della ridotta sensibilità, questo importante sistema d’allarme non scatta nelle persone con una lesione midollare e questo può comportare svariate complicanze:
- Lesioni da pressione
- Ustioni durante la termoterapia o a causa del contatto con oggetti o superfici estremamente calde (borse dell’acqua calda, cuscini di noccioli di ciliegia, raggi infrarossi, impacchi ecc.)
- Ciò può comportare un’ipertermia o un’ipotermia del corpo: nelle persone mielolese, solo nelle zone del corpo che non sono interessate dalla paralisi la sudorazione è in grado di regolare la temperatura corporea. Mentre nei tetraplegici questa regolazione è particolarmente limitata e non è sufficiente a mantenere una temperatura corporea nella norma quando fa molto caldo.

Bottiglia d’acqua con nebulizzatore/spray per potersi rinfrescare in caso di surriscaldamento.
D’estate sono delle ottime misure preventive portare con sé una bottiglia d’acqua con nebulizzatore per potersi rinfrescare in caso di surriscaldamento o un ventilatore e bere molto, sostare all’ombra nonché indossare un copricapo e abiti leggeri.
Werden Sie jetzt Mitglied und erhalten Sie im Ernstfall 250 000 Franken.

