ERFAHRUNGEN AUS DER COVID-INTENSIVSTATION IM SPZ
Logopädin Sarah Stierli berichtet über ihren Arbeitsalltag während der Coronapandemie
Anfang 2020 gingen die Bilder von schwer kranken Menschen, entkräftetem Gesundheitspersonal und überfüllten Intensivpflegestationen (IPS) um die Welt. Man mag sich fragen, wie es den Menschen auf diesen Stationen ergangen ist. Wie fühlt es sich an, als schwer kranke Patientin komplett isoliert zu sein? Wie geht das Personal damit um, sich selbst der Gefahr einer Infektion auszusetzen? Sarah Stierli, Logopädin am Schweizer Paraplegiker-Zentrum (SPZ) in Nottwil, erzählt von ihren Erfahrungen auf der Intensivstation während der COVID-19-Pandemie.
Text: Clara Häfliger
Fotos: Sarah Stierli
Datum: 14.10.2021
März 2020: Ausnahmezustand im SPZ
Im März 2020 bat der Kanton Luzern das SPZ um Unterstützung bei der Bewältigung der COVID-19-Pandemie. Dies, weil das SPZ spezialisiert ist für die Entwöhnung von Beatmungsmaschinen. Neben dem Luzerner Kantonsspital, der Klinik St. Anna und der Sonnmatt wurde das SPZ zum vierten kantonalen Medical Center für die Behandlung von Corona-Erkrankten.
Im folgenden Video aus dieser Zeit informiert der damalige Direktor des SPZ, Hans Peter Gmünder, über das Vorgehen.
Sarah Stierli, stellvertretende Leitung Logopädie im SPZ, erläutert den damaligen Ausnahmezustand auf der IPS: «Die normale IPS im SPZ hat 16 Betten, wobei jede Patientin und jeder Patient mit einer Schiebetür vom Gang getrennt ist. Meist besteht dann eine Tröpfchen-Isolation. Das bedeutet, dass Pflegende beim Betreten des Zimmers unter anderem einen Schutzmantel anziehen sowie beim Verlassen des Zimmers den Mundschutz wechseln müssen.»
«Bei einer Aerosol-Isolation», fährt Stierli fort, «ist das anders, weil Aerosole kleiner sind als Tröpfchen und frei in der Luft herumfliegen. Es braucht FFP2-Masken, die uns davor schützen, die Aerosole einzuatmen. Das SPZ musste zudem bauliche Massnahmen treffen, um mit Trennwänden und Schleusen einen Teil der IPS zu isolieren – die COVID-IPS.»
«Es braucht uns jetzt einfach.»
Die Situation sei in dieser Zeit ausgesprochen angespannt gewesen, beschreibt die Logopädin. «Wir wussten wenig über das Virus, wenig darüber, wie man sich am besten davor schützt. Das war zu Beginn sehr belastend.» Dennoch sei für sie und das gesamte Team der Logopädie klar gewesen: «Es braucht uns jetzt einfach. Das ist unsere Kernaufgabe, Virus hin oder her.»
Schlucktraining und Sprechen trotz maschineller Beatmung
Was genau ist die Aufgabe der Logopädie? «Bei Personen, die länger als 48 Stunden beatmet werden, ist die Sensibilität im Rachen reduziert», erläutert Stierli. «Dann besteht die latente Gefahr, dass sie eine Schluckstörung entwickeln. Das heisst, dass sie den eigenen Speichel nicht gut schlucken können. Auch das Essen, Trinken und die Einnahme von Medikamenten können dann problematisch werden.»
Deshalb beurteilt die Logopädie bei Patientinnen und Patienten, die zuvor über den Mund beatmet wurden, das Schlucken sowie den Umgang mit Speichel und Sekret. Einige können zu diesem Zeitpunkt bereits wieder selbstständig atmen, andere brauchen weiterhin maschinelle Beatmung und werden aus diesem Grund tracheotomiert. Das bedeutet, dass durch einen Luftröhrenschnitt ein direkter Zugang zu den Atemwegen geschaffen und in dieses Loch eine sogenannte Trachealkanüle eingesetzt wird.
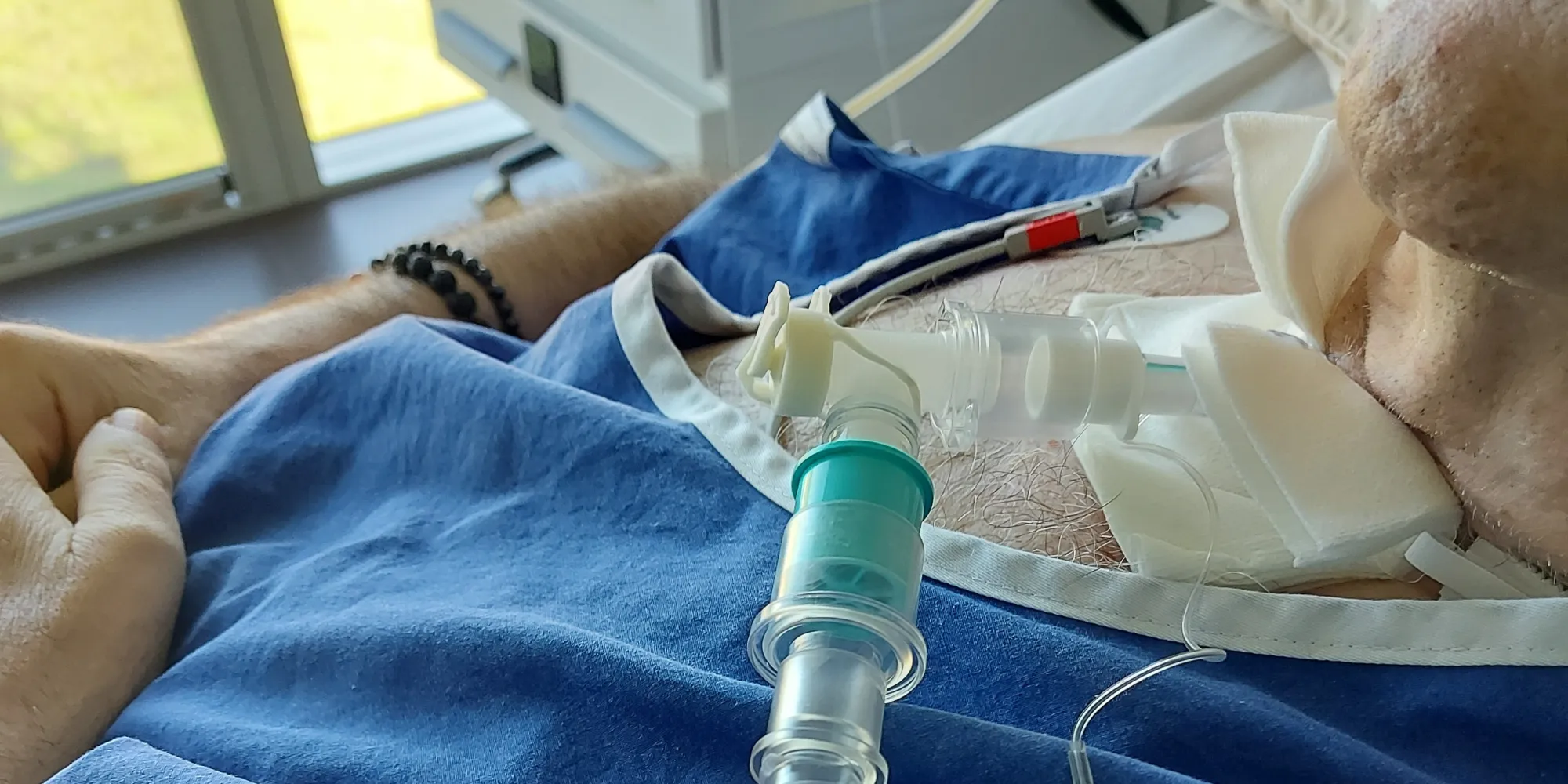
«Neben dem Schlucken geht es in der Logopädie auf der Intensivstation auch darum, die Kommunikation sicherzustellen», erläutert Sarah Stierli. «Um das Schlucktraining und das Sprechen während der Beatmung zu ermöglichen, wird bei der Patientin oder beim Patienten ein Sprechventil eingesetzt.»
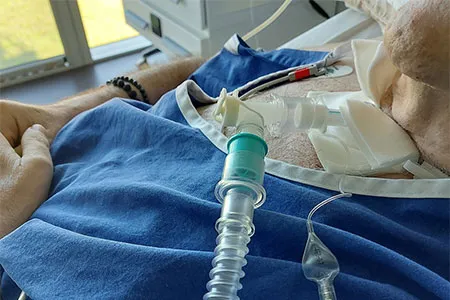
Verantwortung und maximale Konzentration
Beim Trennen der Beatmungsschläuche bläst die Maschine kontaminierte Atemluft der Patientin oder des Patienten in den Raum. Verständlich, dass der Respekt vor dieser Aufgabe in der ersten Covid-19-Welle 2020 gross war. Risiken und Nutzen für die Behandlungen auf der COVID-IPS mussten gut abgewogen werden. «Die schwer betroffenen COVID-19-Erkrankten hatten jeden Tag mindestens einmal, teilweise sogar mehrmals Logopädie. Wir haben alles gemacht, was möglich war, ohne uns dabei zu sehr in Gefahr bringen zu müssen», erzählt Stierli.
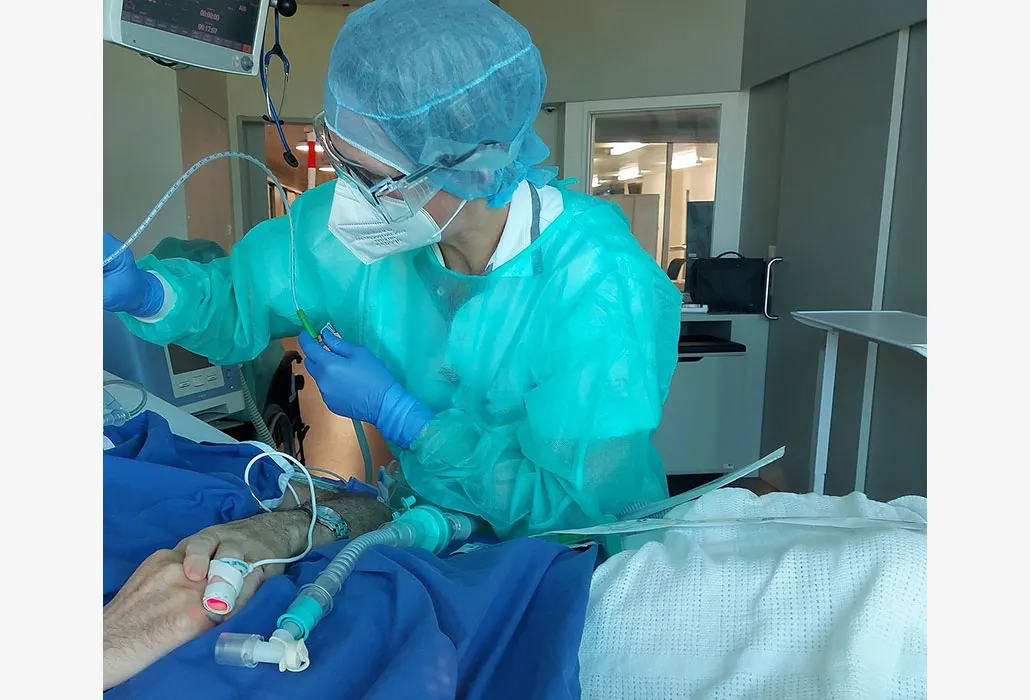
Sarah Stierli in Schutzkleidung bei der Arbeit auf der COVID-IPS: Wenn der Beatmungsschlauch kurzzeitig von der Patientin oder vom Patienten getrennt wird, muss es schnell gehen.
Komfortabel sei die Arbeit nicht gewesen. «Ich trank wenig, um die Maske nicht ausziehen zu müssen, aber auch, weil der Gang auf die Toilette mit all der Kleidung umständlich war. Pausen habe ich meist keine gemacht, nur am Mittag», erzählt Stierli. Gegessen wurde in einem separaten Raum auf der COVID-IPS. Dort konnte man sich kurzzeitig von den Schutzkleidern befreien.
« ‹Wann fasse ich was an?› – Diese ständige Frage ist eine immense Belastung für den Kopf.»
Jeder einzelne Handgriff auf der COVID-IPS sei maximal überlegt gewesen. Stierli betont: «Die ständige Frage, wann ich was anfasse, war eine immense Belastung für den Kopf». Es brauche natürlich auch grosses Vertrauen in die Handlung der anderen. «Auf der COVID-IPS sind alle im gleichen Boot», erläutert sie, «da trägt man auch die Verantwortung für die anderen Personen».
Angst und Dankbarkeit
Nebst dem Respekt vor dem Virus habe sie am meisten die Einsamkeit ihrer Patientinnen und Patienten auf der COVID-IPS beschäftigt, die monatelang keinen Besuch haben durften. «Man wusste nicht einmal, ob sie ihre Liebsten überhaupt noch sehen würden», sagt Stierli. Das habe alle Fachpersonen stark mitgenommen.
«Du bist plötzlich der Ersatz für Bezugspersonen, für eine Frau oder ein Kind», erläutert sie. In der Therapie ging es deshalb oft darum, am Sprechventil die Kommunikation mit den Angehörigen sicherzustellen. Stierli habe viele FaceTime-Anrufe ermöglicht und sei dabei eng mit Angehörigen in Kontakt gewesen. Dazu sagt sie: «Das ist emotional stark belastend, aber auch bereichernd, weil du merkst, wie sehr du gebrauchst wird.»
Ob sie aus der schwierigen Situation auch etwas Positives mitnehmen konnte? Stierli betont den noch stärkeren Zusammenhalt im eigenen Team und unter allen Mitarbeitenden im SPZ. Sie habe fachlich viel dazugelernt. Das inoffizielle Motto des SPZs «Geht nicht, gibt’s nicht» sei noch intensiver gelebt worden.
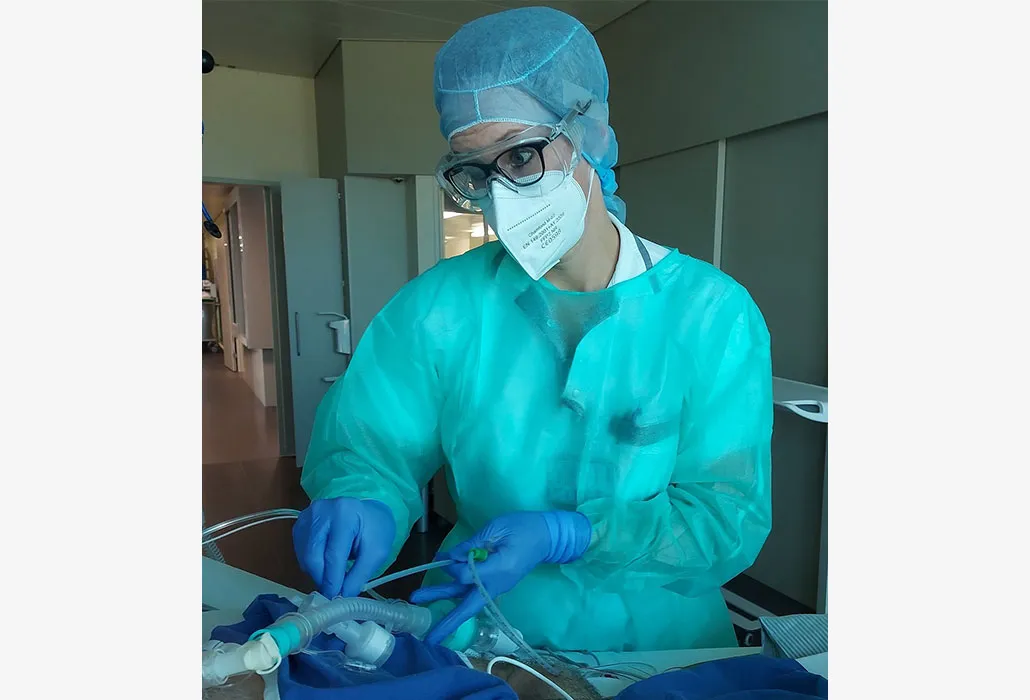
Wissenschaftliche Arbeit statt Erholung
Nach der ersten Welle hätte sie sich im Sommer 2020 eigentlich erholen müssen, sagt Stierli. Doch dann ergab sich die Möglichkeit, die gewonnen Erfahrungen auf der COVID-IPS in einer wissenschaftlichen Arbeit festzuhalten. Aus diesem Grund habe sie ihre Überstunden kaum abbauen können.
«Es war nur noch arbeiten, essen, schlafen.»
Und dann sei die zweite Welle im Herbst 2020 viel schneller gekommen als erwartet. «Da dachte ich schon kurz, dass es jetzt einfach nicht mehr geht. Es hat uns über den ganzen Winter noch einmal massiv belastet und an unserer Kraft gezehrt. Ich war müde, erschöpft und konnte mich kaum erholen. Es war nur noch arbeiten, essen, schlafen», sagt sie.
Die Lage auf der COVID-IPS während der Pandemie
Ein Kommentar von Andrea Göhring, Leitende Ärztin IntensivmedizinIn der ersten Pandemiewelle in der Schweiz wurden von April bis Juni 2020 auf der COVID-IPS im SPZ insgesamt 17 Patient*innen im Alter von 33-75 Jahren behandelt. Durchschnittlich verbrachten diese rund 20 Tage auf der Isolierstation. Dort wurden sechs bis zehn COVID-19-Patient*innen gleichzeitig von der maschinellen Beatmung entwöhnt.
Während der zweiten Welle zwischen November und Dezember 2020 wurde die COVID-IPS des SPZ erneut aufgebaut und mit der gleichen Bettenzahl betrieben wie im Frühling. Ende Dezember 2020 wurde die Station wieder abgebaut.
Da sich die Lage Ende 2021 wieder zugespitzt hatte, wurde die COVID-IPS auch in diesem Winter wieder in Betrieb genommen. Wann sie wieder abgebaut wird, ist abhängig vom Verlauf der Pandemie.
Erleben Sie die Geschichte einer betroffenen Person
In einem weiteren Blog kommt der SPZ-Patient Zeljko Raduljevic zu Wort. Seit einem schweren Verlauf von COVID-19 ist er vom Hals abwärts gelähmt. Raduljevic wird seit Februar 2021 im SPZ rehabilitiert. Er berichtet offen über seine Erlebnisse – und über ein «kleines Wunder».
Jeden zweiten Tag wird ein Mensch in der Schweiz querschnittgelähmt.
Eine Querschnittlähmung führt zu hohen Folgekosten, z.B. für den Umbau des Autos oder der Wohnung. Werden Sie deshalb Mitglied bei der Gönner-Vereinigung der Schweizer Paraplegiker-Stiftung, um im Ernstfall 250 000 Franken zu erhalten.
Werden Sie jetzt Mitglied
Ihre Mitgliedschaft – Ihre Vorteile – unser Tun
250 000 Franken im Ernstfall
6 Vorteile einer Mitgliedschaft- Sie erhalten 250 000 Franken, wenn Sie nach einem Unfall querschnittgelähmt und dauerhaft auf den Rollstuhl angewiesen sind.
- Die Auszahlung erfolgt schnell und unbürokratisch.
- Die Auszahlung ist unabhängig von Versicherungsleistungen, Unfall- oder Behandlungsort.
- Eine Mitgliedschaft ist möglich für Personen mit Wohnsitz in der Schweiz wie auch im Ausland.
- Bereits 2 Millionen Mitglieder vertrauen auf die Schweizer Paraplegiker-Stiftung.
- Sie zeigen ihre Solidarität gegenüber querschnittgelähmten Menschen – denn es kann jeden treffen.
Unser Einsatz für Querschnittgelähmte
Unser Tun kurz erklärtDie Schweizer Paraplegiker-Stiftung ist ein gemeinnütziges Solidarwerk, welches sich für die gesamtheitliche Rehabilitation von Querschnittgelähmten einsetzt. Zusammen mit ihren Tochter- und Partnergesellschaften steht sie dafür ein, Querschnittgelähmte ein Leben lang zu begleiten. Die Schweizer Paraplegiker-Stiftung unterstützt das Schweizer Paraplegiker-Zentrum finanziell. Nebst Querschnittlähmung werden im Schweizer Paraplegiker-Zentrum auch Rückenverletzungen anderer Art behandelt. Bereits 2 Mio. Menschen in der Schweiz sind Mitglied bei der Gönner-Vereinigung der Schweizer Paraplegiker-Stiftung.
Anmeldung Newsletter
Ich möchte exklusive Einblicke hinter die Kulissen der Schweizer Paraplegiker-Stiftung erhalten.





